هر آنچه باید در مورد تب دنگی بدانید، افزایش مبتلایان در ایران (+آمار)
اخیرا گزارشاتی مبنی بر افزایش ابتلا به تب دنگی در سایر کشورها به خصوص کشورهای گرمسیری و حاشیه خلیج فارس به دست رسیده. پیرو این گزارشات در ایران نیز در طی دو هفته اخیر گزارشات رو به افزایش این بیماری ویروسی که توسط پشه های آئدس منتقل می شود به دست آمده. طبق اطلاعات کسب شده از مرکز مدیریت بیماری های واگیر وزارت بهداشت ایران تا ظهر شنبه 26 خرداد 1403 آمار ابتلا به این بیماری 89 نفر بوده است. بخش عمده این میزان ابتلا احتمالا مرتبط با سفرهای هموطنان مان به کشورهای حاشیه خلیج فارس است که به دلیل شرایط جوی و سیل های اخیر، بیماری تب دنگی در آنها طغیان کرده است. در ادامه به بررسی اطلاعات لازم برای پزشکان، کادر بهداشت و درمان و علاقه مندان به این موضوع می پردازیم.
اخیرا گزارشاتی مبنی بر افزایش ابتلا به تب دنگی در سایر کشورها به خصوص کشورهای گرمسیری و حاشیه خلیج فارس به دست رسیده. پیرو این گزارشات در ایران نیز در طی دو هفته اخیر گزارشات رو به افزایش این بیماری ویروسی که توسط پشه های آئدس منتقل می شود به دست آمده. طبق اطلاعات کسب شده از مرکز مدیریت بیماری های واگیر وزارت بهداشت ایران تا ظهر شنبه 26 خرداد 1403 آمار ابتلا به این بیماری 89 نفر بوده است. بخش عمده این میزان ابتلا احتمالا مرتبط با سفرهای هموطنان مان به کشورهای حاشیه خلیج فارس است که به دلیل شرایط جوی و سیل های اخیر، بیماری تب دنگی در آنها طغیان کرده است. در ادامه به بررسی اطلاعات لازم برای پزشکان، کادر بهداشت و درمان و علاقه مندان به این موضوع می پردازیم.
تب دنگی یک بیماری ویروسی است که توسط پشه هایی به نام Aedes aegypti و Aedes albopictus منتقل میشود. این ویروس از خانواده Flaviviridae است و چهار نوع ویروس دنگی را شامل میشود که هر کدام میتوانند علت ابتلا به تب دنگی شوند.
افزایش ابتلا به تب دنگی معمولاً در مناطق گرمسیری اتفاق میافتد، زیرا پشه های ناقل آن در این مناطق به راحتی میتوانند رشد و تکثیر کنند. همچنین، بارانهای زیاد و تجمع آب در ظروف و اشیاء مختلف میتواند محیط مناسبی برای تکثیر این گونه از پشه ها فراهم کند.
انسان ممکن است از طریق نیش پشههای حامل ویروس دنگی به این بیماری مبتلا شود. وقتی یک پشه حامل ویروس دنگی انسانی را نیش میزند، ویروس وارد سیستم خونی او میشود و عفونت را آغاز میکند.
درمان تب دنگی به تسکین علائم آن، نظیر تب، درد عضلانی، سردرد، و استفاده از آب و الکترولیتها برای جبران از دست دادن مایعات بدن تأکید دارد. در صورت بروز عوارض جدی، مانند خونریزی گوارشی، به مداخله فوری پزشکی نیاز است.
برای پیشگیری از تب دنگی، مهم است که از در معرض نیش پشهها بودن در مناطق خطرناک پرهیز کرده و از روشهای حفاظت شخصی نظیر استفاده از اسپری ضد پشه، پوشیدن لباسهای مناسب، و استفاده از پنجرهها و درها با توری استفاده کرد. همچنین، برنامههای کنترل پشهها و حذف محلهای آب راکد نقش مؤثری در کاهش ابتلا به تب دنگی دارند.
1. تعریف و تاریخچه تب دنگی
تب دنگی یک بیماری ویروسی است که از طریق نیش پشههای حامل ویروس دنگی به انسان منتقل میشود. این بیماری معمولاً با علائمی نظیر تب، درد عضلانی، سردرد، خستگی و آبریزش بینی همراه است. در موارد شدیدتر، تب دنگی میتواند به عوارض جدی نظیر خونریزی گوارشی و حتی مرگ منجر شود.
در سال ۱۹۰۶، دانشمندان متوجه شدند که افراد از پشههای "آیدیس" عفونتهایی میگیرند. سال بعد، دانشمندان اثبات کردند که یک ویروس باعث تب دنگ میشود. این بیماری دومین بیماری بود که عامل آن ویروس بود (قبل از آن دانشمندان اثبات کرده بودند که تب زرد نیز عامل آن ویروس است). جان برتون کلیلند و جوزف فرانکلین سایلر به مطالعهٔ ویروس دنگی پرداختند و راههای گسترش ویروس را کشف کردند.
در دهههای بعد، تب دنگی به عنوان یک مشکل جهانی در حال افزایش شناخته شد. امروزه، تب دنگی همچنان یک مشکل جدی سلامت جهانی است و سازمان جهانی بهداشت (WHO) تلاش مضاعف برای کنترل و پایش آن انجام میدهد. این سازمان به همکاری با کشورها و سازمانهای مختلف، به منظور کاهش ابتلا به تب دنگی و حفظ سلامت جهان کامل توجه دارد.
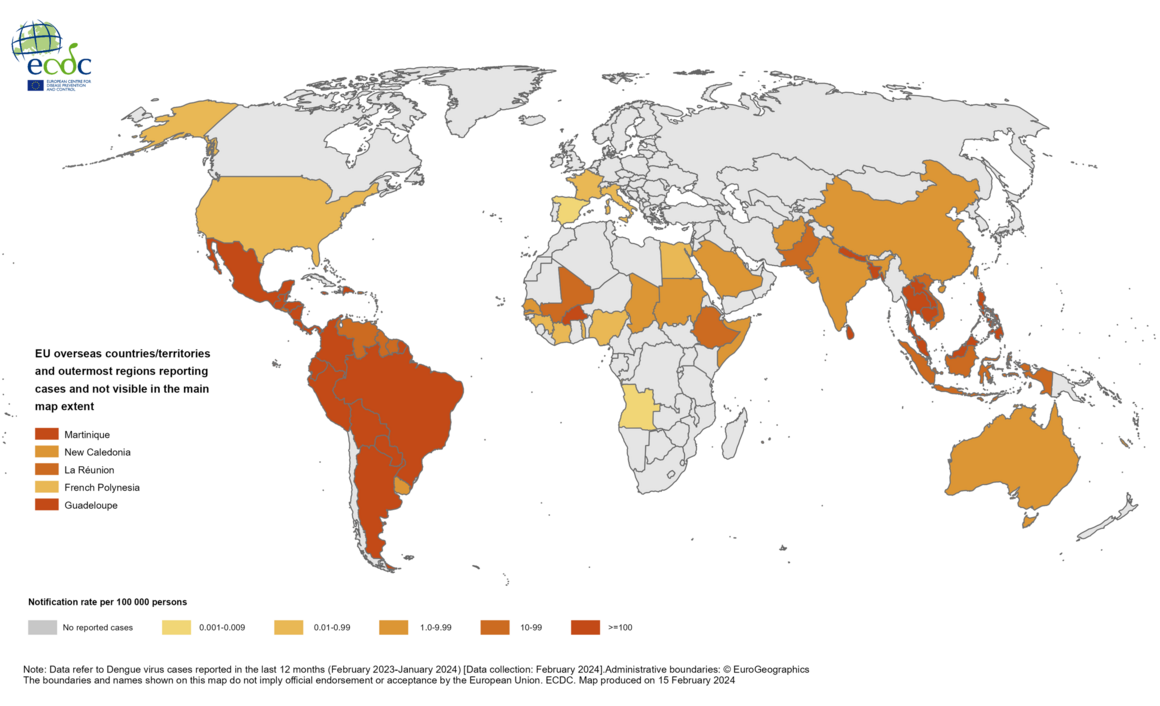
2.عوامل ابتلا به تب دنگی:
1. پشههای حامل ویروس: پشههای انواع مختلف از جمله پشههای Aedes aegypti و Aedes albopictus به عنوان پشههای حامل و منتقل ویروس دنگی شناخته شدهاند. وقتی یک پشه حامل ویروس دنگی، یک فرد را نیش میزند، ویروس به بدن فرد منتقل میشود.
2. محل زندگی و شرایط محلی: شانس ابتلا به تب دنگی در مناطق با شرایط زندگی مساعد برای پشهها از جمله رطوبت بالا، آب های راکد، نامناسب بودن سیستم آب و فاضلاب و نبود پوشش ضد پشه افزایش میابد.
3. فاکتورهای فردی: عوامل فردی نظیر سابقه ابتلا به تب دنگی، سابقه سفر به مناطق با ریسک بالای تب دنگی، وضعیت سلامت عمومی فرد، سن، جنس، وضعیت ایمنی و ...
4. محافظت شخصی: استفاده از روشهای محافظتی نظیر استفاده از اسپری ضد پشه، پوشیدن لباسهای مناسب، استفاده از توری برای پنجره و درها
ابتلا به تب دنگی به عوامل چندگانه بستگی دارد که شامل پشههای حامل و محل زندگی، فاکتورهای فردی و محافظت شخصی است. آگاهی از این عوامل و اقدامات پیشگیرانه موثر میتواند کمک کننده در کاهش خطر ابتلا به تب دنگی باشد.
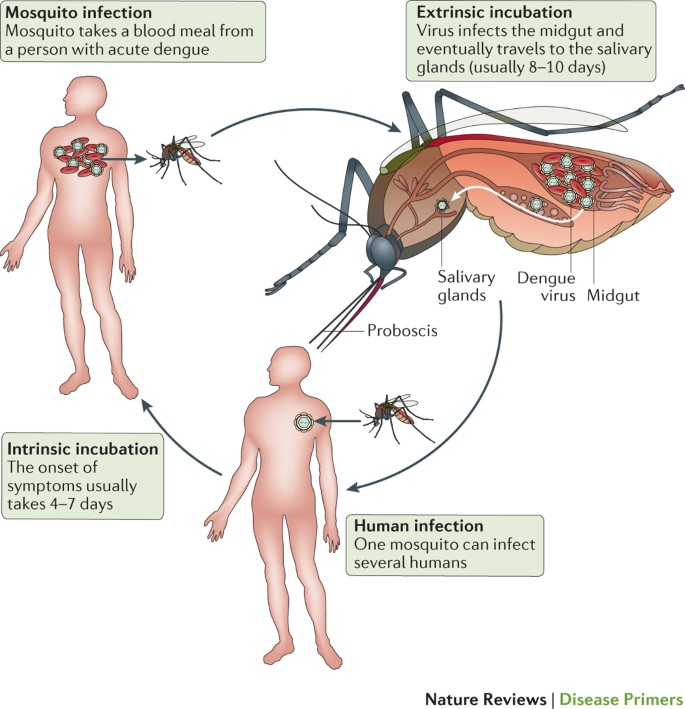
3. پاتوفیزیولوژی تب دنگی: مکانیسمهای بروز و تاثیرات در بدن
۱. ورود ویروس به بدن:
ویروس دنگی از طریق نیش پشههای موشهای پراکندهکننده (Aedes aegypti و Aedes albopictus) به بدن انسان منتقل میشود. پس از ورود به بدن، ویروس به سرعت به سیستم گردش خون وارد شده و باعث عفونت در بدن میشود.
۲. اثرات ویروس در سیستم ایمنی:
ویروس دنگی به طور مستقیم بر سیستم ایمنی بدن تاثیر میگذارد. این ویروس با فعالسازی سیستم ایمنی، باعث تولید سیتوکینهای التهابی مانند تومور نکروز فاکتور-آلفا (TNF-α) و اینترفرونها میشود که به عوارض متنوعی از جمله تب، درد عضلانی و استخوانی، لرزش، و علایم عصبی منجر میشوند.
۳. تأثیر بر خون و عروق:
ویروس دنگی باعث شکست خونریزی و آسیب رگها میشود. این واکنش منجر به اختلال در کلکسیون پلاکتها و کاهش تعداد آنها در خون میشود که میتواند منجر به خونریزی در دستگاه گوارش، دستگاه ادراری تناسلی و سایر ارگان ها شود.
۴. تأثیر بر سیستم عصبی:
تب دنگی میتواند به صورت مستقیم بر سیستم عصبی تأثیر بگذارد و علائمی از جمله سردرد، اختلال در دید، عصبی شدن و کاهش آگاهی را ایجاد کند که ممکن است وضعیت بیمار را تشدید کند.
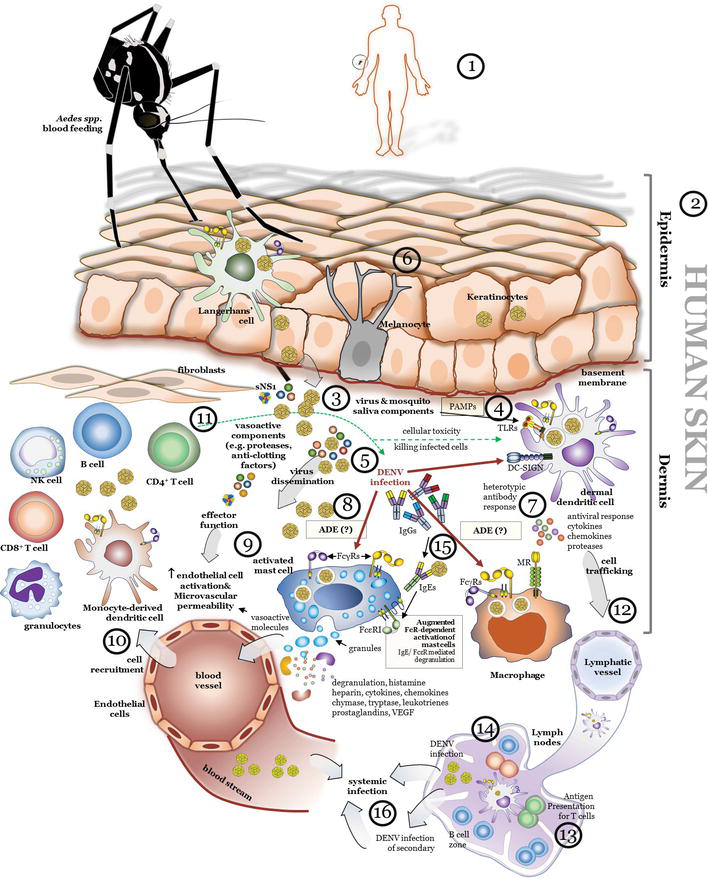
4. نشانهها، علائم و تشخیص تب دنگی
ابتلا به تب دنگی باعث علائمی نظیر تب، درد عضلانی، سردرد و خستگی میشود و در موارد شدیدتر ممکن است به عوارض خطرناک منجر شود. به منظور تشخیص صحیح و به موقع تب دنگی، شناخت نشانهها و علائم آن از اهمیت بسزایی برخوردار است.
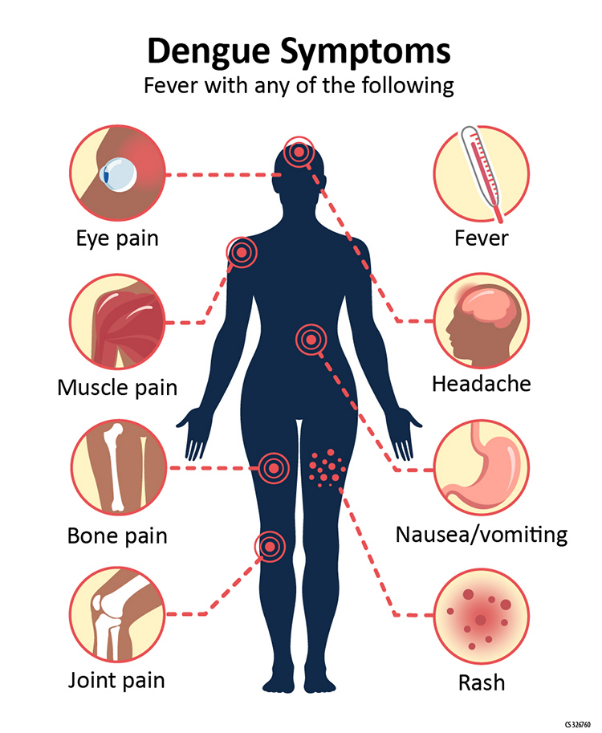
علائم اولیه:
تب دنگی معمولاً با علائم اولیهای نظیر تب بالای 40 درحه سانتی گراد چند روزه ای است که با دو یا بیشتر از نشانه های دیگری مانند تهوع و استفراغ، راش های پوستی، سردرد، درد پشت چشم، بدن درد و درد عضلانی، درد مفاصل، یا کاهش گلبول سفید یا تست تورنیکه مثبت همراه می شود. این علائم معمولاً در طول 2 تا 7 روز پس از ابتلا به ویروس دنگی ظاهر میشوند.
در صورت پیشرفت بیماری، علائم شدیدتری نظیر خونریزی از لثه یا بینی، گسترش راش های پوستی، تنگی نفس در اثر پلورال افیوژن، درد شدید شکم و استفراغ پایدار ممکن است ظاهر شود. این علائم نشان دهنده وضعیت جدیتر بیماری و نیاز به مراقبت پزشکی فوری است.

5. تشخیص:
در ایران مرکز مدیریت بیماری های واگیر وزارت بهداشت، با توزیع کیت های آزمایش rapid به تمامی دانشگاه های علوم پزشکی کشور به خصوص مناطق دارای ابتلا بیشتر به پایش دقیق این بیماری می پردازد. این کیت rapid test شامل تشیخ وجود NS1 Ag، IgM و IgG مرتبط با این ویروس است.
همچنین کلیه نمونه های اخذ شده برای تایید تشخیص به انستیو پاستور ایران یا آزمایشگاه مرجع بندرعباس جهت انجام تست مولکولی (PCR) ارسال می گردند.
آگاهی از نشانهها و علائم تب دنگی برای پزشکان بسیار حائز اهمیت است زیرا تشخیص به موقع و مدیریت صحیح این بیماری میتواند از عوارض آن جلوگیری کند. پزشکان باید با دقت به علائم بالینی و تاریخچه پزشکی بیمار گوش کرده و در صورت شک، ضمن ارجاع فرد به مراکز مرجع، آموزش لازم درباره علائم و سیر بیماری را به بیمار داده و در صورت لزوم درمان مناسب را شروع کنند.
6. درمان تب دنگی
این بیماری ویروسی درمان اختصاصی ندارد و اقدامات لازم برای مدیریت آن شامل حفظ وضعیت هیدراتاسیون، کنترل تب، استفاده از داروهای ضد دردها و ضد التهابات، و در صورت لزوم، سایر مراقبت های پزشکی است.

7. تب دنگی شدید در گروه های خاص
تب دنگی در گروههای خاص مانند کودکان، زنان باردار، و افراد با بیماریهای مزمن، ممکن است به صورت شدیدتری ظاهر شود.
۱. کودکان:
کودکان از بین گروههای خاصی هستند که ممکن است به تب دنگی شدید حساس باشند. علت اصلی این حساسیت، سیستم ایمنی ناتوان و ضعف آنان در مقابل ویروس دنگی است. بنابراین، کودکان با تب دنگی شدید باید تحت نظر پزشک قرار گیرند و در صورت لزوم، بستری شوند.
۲. زنان باردار:
زنان باردار نیز به عنوان یک گروه خاص، در معرض خطر تب دنگی شدید قرار دارند. تب دنگی در دوران باردار ممکن است به مشکلات جدی برای مادر و جنین منجر شود. بنابراین، زنان باردار باید از نحوه پیشگیری و مدیریت تب دنگی آگاه باشند و با پزشک خود مشورت کنند.
۳. افراد با بیماریهای مزمن:
افرادی که دارای بیماریهای مزمن مانند دیابت، فشار خون بالا، یا بیماریهای قلبی هستند، نیز در معرض خطر تب دنگی شدید قرار دارند. این افراد به دلیل سیستم ایمنی ضعیفتر، قابلیت مقابله با ویروس دنگی را کمتر دارند. بنابراین، مدیریت مناسب تب دنگی و پیشگیری از عوارض جدی در این افراد بسیار حائز اهمیت است.
8. پیشنهاد موضوعات پژوهشی برای تشخیص و درمان تب دنگی
تب دنگی به عنوان یک بیماری واگیر و اهمیت آن در سلامت جهانی، همواره موضوع مورد توجه پژوهشگران و محققان بوده است. ارتقای روشهای تشخیص و درمان تب دنگی از اهمیت بسزایی برخوردار است، زیرا این اقدامات میتوانند به کاهش بار بیماری، افزایش سطح بهداشت جامعه، و کنترل گسترش بیماری کمک کنند. در این مقاله، به بررسی و پیشنهاد موضوعات پژوهشی برای تشخیص و درمان تب دنگی میپردازیم.
۱. توسعه روشهای تشخیصی نوین:
- استفاده از تکنولوژیهای جدید مانند PCR و سایر روشهای مولکولی برای تشخیص سریع و دقیق تب دنگی.
- توسعه کیت های آزمایشگاهی و همچنی فناوری های مبتنی بر هوش مصنوعی برای تشخیص زودرس و مدیریت تب دنگی در جامعه.
۲. پژوهشهای بالینی برای بهبود درمان:
- ارزیابی اثربخشی داروهای ضدویروسی و ضد التهابی در درمان تب دنگی.
- مطالعه تأثیر استفاده از آنتیبادیها و واکسنهای جدید در پیشگیری و درمان تب دنگی.
۳. تحقیقات بر روی پیشگیری از تب دنگی:
- ارزیابی اثربخشی برنامههای کنترل پشه و حفظ محیط در کاهش شدت و گسترش تب دنگی.
- مطالعه رفتار جامعه و عوامل مؤثر در پذیرش و استفاده از روشهای پیشگیری از تب دنگی.
۴. پژوهشهای تطبیقی:
- مقایسه روشهای تشخیص و درمان تب دنگی در کشورها با شرایط محیطی و بهداشتی متفاوت.
- مطالعه اثرات تغییرات آب و هوایی بر گسترش تب دنگی و ارائه راهکارهای مناسب برای پیشگیری.
پژوهشهای جدید در زمینه تشخیص و درمان تب دنگی میتواند به بهبود سطح بهداشت جامعه، کاهش شدت بار بیماری، و کنترل گسترش آن کمک کند. اولویت بخشیدن به این حوزههای پژوهشی با همکاری محققان و مؤسسات بهداشت، میتواند به پاسخگوئی به چالشهای مرتبط با تب دنگی کمک کند.
9. سخن نهایی
بیماری تب دنگی که به عنوان یک بیماری ویروسی منتقل شونده توسط پشه آئدس شناخته می شود، در حال حاضر درمان اختصاصی ندارد. در سال 2024 شاهد افزایش ابتلا به این بیماری در سطح جهانی هستیم. در ایران نیز آمار ابتلا به این بیماری رو به افزایش است. با توجه به اهمیت تشخیص به موقع این بیماری توصیه می شود پایش مسافران به خصوص از کشورهای گرمسیری، آموزش همگانی، تامین کیت های تشخیصی، اجرای راهکارهای جلوگیری از گسترش پشه های ناقل و توسعه پژوهش های تشخیصی، درمانی و مدیریت نظام سلامت، در دستور کار همه بخش های مرتبط قرارگیرد.
گرآورنده: دکتر امیرحسین عقدائی، مرکز تحقیقات بیماری های عفونی و گرمسیری، دانشگاه علوم پزشکی شهید بهشتی
منابع:
1. World Health Organization (WHO). Dengue and severe dengue. Available at: https://www.who.int/news-room/fact-sheets/detail/dengue-and-severe-dengue
2. Guzman, Maria G., and Scott B. Halstead, Dengue: a continuing global threa, Nature Reviews Microbiology 8.12 (2010): S7-S16.
3. Wilder-Smith A. Dengue infections in travellers. Paediatr Int Child Health. 2012 May;32 Suppl 1(s1):28-32. doi: 10.1179/2046904712Z.00000000050. PMID: 22668447; PMCID: PMC3381444.
4. Centers for Disease Control and Prevention. Dengue [Internet]. Centers for Disease Control and Prevention. 2021 [cited 2021 Nov 22]. Available from: https://www.cdc.gov/dengue/index.html
5. مهرداد ضرابی و همکاران، شیوه نامه مدیریت محیط در مبارزه با پشه ناقل مهاجم آئدس. سایت مرکز مدیریت بیماری های واگیر، وزارت بهداشت، درمان و آموزش پزشکی. https://icdc.behdasht.gov.ir/malaria%E2%80%93Aedes%E2%80%93Published/
6. بیماری دانگ، سایت مرکز مدیریت بیماری های واگیر، وزارت بهداشت، درمان و آموزش پزشکی. https://icdc.behdasht.gov.ir/dengue-fever


نظر